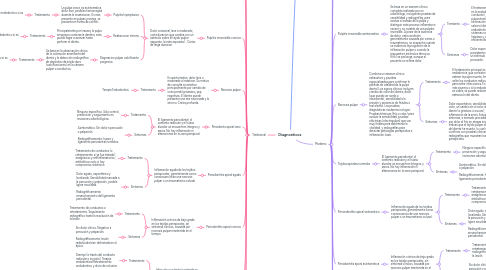
1. Tradicional
1.1. Pulpa clnicamente sana
1.1.1. Pulpa vital, asintomatica, sin inflamacion. No hay presencia de caries ni restauraciones. Respuestas positivas a psp.
1.1.1.1. Sintomas
1.1.1.1.1. No presenta síntomas ni signos de enfermedad.
1.1.1.2. Tratamiento
1.1.1.2.1. Para un diente pulparmente normal, no se requiere tratamiento, pero si hay alguna anomalía subyacente, como caries superficiales, se debe realizar un tratamiento restaurador, como un empaste, para preservar la salud del diente.
1.2. Pulpitis reversible
1.2.1. No hay antecedentes de dolor espontaneo, respuesta rapida y aguda al frio, desaparece al estimulo. Obturaciones fracturadas o desadaptadas, respuesta hipersensibilidad al psp. Retraccion gingival.
1.2.1.1. Tratamiento
1.2.1.1.1. Eliminación del agente irritante, que suele ser una caries o una restauración dental deficiente.
1.2.1.2. Sintomas
1.2.1.2.1. Consiste en la eliminación del agente irritante, como una caries dental, seguida de una limpieza y desinfección de la cavidad, y la posterior restauración del diente con un empaste o material de relleno.
1.3. Pulpitis irreversible aguda
1.3.1. Dolor espontaneo, moderado y severo. El paciente solo manifiesta sentir dolor en un area, no en un diente en espefico. Cambio de dolor a las posturas y dolor a estimulos, psp positiva. Caries activas
1.3.1.1. Tratamiento
1.3.1.1.1. Terapia periodontal
1.3.1.2. Sintomas
1.3.1.2.1. Dolor dental severo, agudo y punzante, que puede ser espontáneo, pulsátil y persistente, empeora con estímulos puede durar más de unos segundos o minutos. y el dolor puede ser tan intenso que dificulta dormir o realizar actividades cotidianas
1.4. Pulpitis irreversible cronica
1.4.1. Dolor ocasional, leve o moderado, corta duracion que cambia con un estimulo sobre el tejido pulpar expuesto (si esta expuesto). Caries de larga duracion.
1.4.1.1. Pulpitis hiperplasica
1.4.1.1.1. La pulpa crece, es asintomatica, dolor leve, posibles hemorragias durante la masticacion. Es mas presente en pulpas jovenes, se presenta en forma de coliflor.
1.4.1.2. Reabsorcion interna
1.4.1.2.1. Principalmente por trauma, la pulpa empieza a comerse la dentina, esta puede llegar a avanzar hasta perforar el diente.
1.4.1.3. Degeracion pulpar calcificante progesiva
1.4.1.3.1. Se basa en la observación clínica de la coloración amarillenta del diente y la detección radiográfica de depósitos de tejido duro (calcificaciones) en la cámara pulpar o conductos.
1.5. Necrosis pulpar
1.5.1. Es asintomatica, dolor leve o moderado al masticar. Su motivo de consulta es estetico principalmente por cambio de color pardo/griseaseo, psp negativas. El diente puede presentar una raiz necrosada y la otra no. Caries profunda.
1.5.1.1. Tratamiento
1.5.1.1.1. Terapia Endodontica.
1.6. Periodonto apical sano
1.6.1. El ligamento periodontal, el cemento radicular y el hueso alveolar se encuentran íntegros y sanos. No hay inflamación ni alteraciones en la zona periapical.
1.6.1.1. Tratamiento
1.6.1.1.1. Ninguno específico. Solo control, prevención y seguimiento en revisiones odontológicas.
1.6.1.2. Sintomas
1.6.1.2.1. Asintomático. Sin dolor a percusión o palpación. Radiográficamente: hueso y ligamento periodontal normales.
1.7. Periodontitis apical aguda
1.7.1. Inflamación aguda de los tejidos periapicales, generalmente como consecuencia de una necrosis pulpar o un traumatismo oclusal.
1.7.1.1. Tratamiento
1.7.1.1.1. Tratamiento de conductos (o retratamiento si ya fue tratado), analgésicos y antiinflamatorios, antibióticos solo si hay compromiso sistémico.
1.7.1.2. Sintomas
1.7.1.2.1. Dolor agudo, espontáneo y localizado. Sensibilidad marcada a la percusión y palpación, posible ligera movilidad. Radiográficamente: ensanchamiento del ligamento periodontal.
1.8. Periodontitis apical cronica
1.8.1. Inflamación crónica de bajo grado en los tejidos periapicales, sin síntomas clínicos, causada por necrosis pulpar mantenida en el tiempo.
1.8.1.1. Tratamiento
1.8.1.1.1. Tratamiento de conductos o retratamiento. Seguimiento radiográfico hasta la resolución de la lesión.
1.8.1.2. Sintomas
1.8.1.2.1. Sin dolor clínico. Negativo a percusión y palpación. Radiográficamente: lesión radiolúcida bien delimitada en el ápice.
1.9. Abceso periapical agudo
1.9.1. Infección purulenta localizada en los tejidos periapicales, de evolución rápida, asociada a necrosis pulpar.
1.9.1.1. Tratamiento
1.9.1.1.1. Drenaje (a través del conducto radicular o incisión). Terapia endodontica/Retratamiento endodontico y alivio de oclusion.
1.9.1.2. Sintomas
1.9.1.2.1. Dolor intenso, espontáneo, pulsátil y continuo. Inflamación de mucosa o cara. Radiográficamente: puede ser normal al inicio o mostrar ensanchamiento del ligamento.
1.10. Abceso periapical cronico
1.10.1. Proceso infeccioso crónico caracterizado por la formación de una fístula intraoral que permite el drenaje del exudado, lo que disminuye la presión y evita dolor agudo.
1.10.1.1. Tratamiento
1.10.1.1.1. Tratamiento de conductos o retratamiento. Cirugía apical en casos donde no sea posible la reendodoncia.
1.10.1.2. Sintomas
1.10.1.2.1. Generalmente asintomático. Presencia de fístula en encía o mucosa. Radiográficamente: lesión radiolúcida crónica con trayecto fistuloso.
1.11. Osteitis condensante
1.11.1. Es una respuesta defensiva del hueso periapical frente a un estímulo inflamatorio crónico de baja intensidad, casi siempre asociado a una pulpitis irreversible crónica o a una necrosis pulpar de evolución lenta. En lugar de producir destrucción ósea (radiolucidez), el organismo reacciona con un aumento de la densidad del hueso trabecular en la zona apical.
1.11.1.1. Tratamiento
1.11.1.1.1. Seguimiento y control. Si la zona esclerotica no compromete al paciente no es necesario remover.
1.11.1.2. Sintomas
1.11.1.2.1. Generalmente asintomática. El diente puede estar en estado pulpar necrótico o con inflamación crónica.
2. Todos los diagnosticos deben estar acompañados de registros radiograficos.
3. Moderno
3.1. Pulpar Normal
3.1.1. Indica una pulpa vital, asintomática y sin inflamación patológica, que responde de manera esperada a los estímulos térmicos y eléctricos.
3.1.1.1. Tratamiento
3.1.1.1.1. El tratamiento para la pulpa normal es ninguno, ya que es un diente sano que no necesita tratamiento dental conservador.
3.1.1.2. Sintomas
3.1.1.2.1. No presenta síntomas.
3.2. Pulpitis Reversible
3.2.1. Se basa en un examen clínico detallado, que incluye pruebas de vitalidad pulpar (con estímulos térmicos como frío o calor) y pruebas de percusión, complementadas con pruebas de sensible al calor o frío pero la pulpa puede volver a su estado normal.
3.2.1.1. Tratamiento
3.2.1.1.1. El tratamiento principal es eliminar la causa subyacente, generalmente una caries profunda, mediante un empaste dental o una restauración, pyp, tratamiento farmacologico.
3.2.1.2. Sintomas
3.2.1.2.1. Dolor agudo y breve que aparece al ser estimulado y que desaparece rápidamente una vez retirado el estímulo. Otros síntomas pueden incluir sensibilidad a la presión, pero no dolor espontáneo o que empeore por la noche.
3.3. Pulpitis irreversible sintomatica
3.3.1. Se basa en el cuadro clínico del paciente (dolor espontáneo e intenso, persistente y que puede ser nocturno), los hallazgos de la exploración física (sensibilidad a la percusión), y los resultados de las pruebas de vitalidad pulpar (respuesta exagerada al frío o calor, que persiste tras el estímulo) y las radiografías (que pueden mostrar ensanchamiento periapical o son de aspecto normal).
3.3.1.1. Tratamiento
3.3.1.1.1. El tratamiento de elección es la endodoncia (tratamiento de conducto), que implica la remoción completa de la pulpa dental y el sellado posterior del diente con material biocompatible. Alternativamente, si el diente es irrecuperable, puede ser necesaria la extracción dental.
3.3.1.2. Sintomas
3.3.1.2.1. Dolor espontáneo, intenso y prolongado, sensibilidad a estímulos térmicos que dura más de unos segundos después de que el estímulo se retira (especialmente al calor), y dolor que se intensifica con la mordida o la posición
3.4. Pulpitis irreversible asintomatica
3.4.1. Se basa en un examen clínico completo realizado por un odontólogo, incluyendo pruebas de sensibilidad y radiografías, para evaluar el estado de la pulpa y distinguir este proceso inflamatorio severo y no curable de una pulpitis reversible. A pesar de la ausencia de dolor, esta condición, generalmente causada por caries o traumatismos, se sospecha cuando se evidencia la progresión de la inflamación pulpar o cuando la respuesta a estímulos térmicos (frío) se prolonga, aunque el paciente no refiera dolor.
3.4.1.1. Tramiento
3.4.1.1.1. El tratamiento moderno principal es la endodoncia (tratamiento de conducto), también llamada pulpectomía, que consiste en la eliminación de la pulpa dental para salvar el diente. Las técnicas endodónticas modernas utilizan sistemas rotatorios para una limpieza y conformación más eficiente del conducto radicular.
3.4.1.2. Sintomas
3.4.1.2.1. Dolor espontáneo, sordo y persistente que no cesa al retirar un estímulo térmico o por percusión.
3.5. Necrosis pulpar
3.5.1. Combina un examen clínico exhaustivo y pruebas especializadas para confirmar la pérdida de vitalidad de la pulpa dental. Los signos clínicos incluyen cambio de color del diente, dolor (que puede ser sordo o inexistente), sensibilidad a la presión y presencia de fístulas o mal aliento. Las pruebas diagnósticas modernas incluyen: Pruebas térmicas (frío o calor) para evaluar la sensibilidad, pruebas eléctricas (electropulpa) que son muy fiables para determinar la vitalidad, y radiografías para detectar patologías periapicales e inflamación ósea.
3.5.1.1. Tratamiento
3.5.1.1.1. El tratamiento principal es la endodoncia, que consiste en extraer la pulpa muerta, limpiar y sellar los conductos radiculares para evitar infecciones. En casos más severos o si la endodoncia no es viable, se puede realizar la extracción del diente.
3.5.1.2. Sintomas
3.5.1.2.1. Dolor espontáneo, sensibilidad al calor, un cambio en el color del diente (a grisáceo o oscuro), inflamación de la encía. Estos síntomas, a menudo precedidos por dolor al frío en etapas iniciales, indican que el tejido pulpar dentro del diente ha muerto, lo cual se confirma con pruebas clínicas y radiografías que muestran lesiones periapicales.
3.6. Tejidos apicales normales
3.6.1. El ligamento periodontal, el cemento radicular y el hueso alveolar se encuentran íntegros y sanos. No hay inflamación ni alteraciones en la zona periapical.
3.6.1.1. Tratamiento
3.6.1.1.1. Ninguno específico. Solo control, prevención y seguimiento en revisiones odontológicas.
3.6.1.2. Sintomas
3.6.1.2.1. Asintomático. Sin dolor a percusión o palpación. Radiográficamente: hueso y ligamento periodontal normales.
3.7. Periondontitis apical sintomatico
3.7.1. Inflamación aguda de los tejidos periapicales, generalmente como consecuencia de una necrosis pulpar o un traumatismo oclusal.
3.7.1.1. Tratamiento
3.7.1.1.1. Tratamiento de conductos (o retratamiento si ya fue tratado), analgésicos y antiinflamatorios, antibióticos solo si hay compromiso sistémico.
3.7.1.2. Sintomas
3.7.1.2.1. Dolor agudo, espontáneo y localizado. Sensibilidad marcada a la percusión y palpación, posible ligera movilidad. Radiográficamente: ensanchamiento del ligamento periodontal.
3.8. Periodontitis apical asintomatica
3.8.1. Inflamación crónica de bajo grado en los tejidos periapicales, sin síntomas clínicos, causada por necrosis pulpar mantenida en el tiempo.
3.8.1.1. Tratamiento
3.8.1.1.1. Tratamiento de conductos o retratamiento. Seguimiento radiográfico hasta la resolución de la lesión.
3.8.1.2. Sintomas
3.8.1.2.1. Sin dolor clínico. Negativo a percusión y palpación. Radiográficamente: lesión radiolúcida bien delimitada en el ápice.
3.9. Abceso apical agudo
3.9.1. Infección purulenta localizada en los tejidos periapicales, de evolución rápida, asociada a necrosis pulpar.
3.9.1.1. Tratamiento
3.9.1.1.1. Drenaje (a través del conducto radicular o incisión). Terapia endodontica/Retratamiento endodontico y alivio de oclusion.
3.9.1.2. Sintomas
3.9.1.2.1. Dolor intenso, espontáneo, pulsátil y continuo. Inflamación de mucosa o cara. Radiográficamente: puede ser normal al inicio o mostrar ensanchamiento del ligamento.
3.10. Abceso apical cronico
3.10.1. Proceso infeccioso crónico caracterizado por la formación de una fístula intraoral que permite el drenaje del exudado, lo que disminuye la presión y evita dolor agudo.
3.10.1.1. Tratamiento
3.10.1.1.1. Tratamiento de conductos o retratamiento. Cirugía apical en casos donde no sea posible la reendodoncia.
3.10.1.2. Sintomas
3.10.1.2.1. Generalmente asintomático. Presencia de fístula en encía o mucosa. Radiográficamente: lesión radiolúcida crónica con trayecto fistuloso.
3.11. Osteitis condensante
3.11.1. Es una respuesta defensiva del hueso periapical frente a un estímulo inflamatorio crónico de baja intensidad, casi siempre asociado a una pulpitis irreversible crónica o a una necrosis pulpar de evolución lenta. En lugar de producir destrucción ósea (radiolucidez), el organismo reacciona con un aumento de la densidad del hueso trabecular en la zona apical.
3.11.1.1. Tratamiento
3.11.1.1.1. Seguimiento y control. Si la zona esclerotica no compromete al paciente no es necesario remover.
3.11.1.2. Sintomas
3.11.1.2.1. Generalmente asintomática. El diente puede estar en estado pulpar necrótico o con inflamación crónica.
