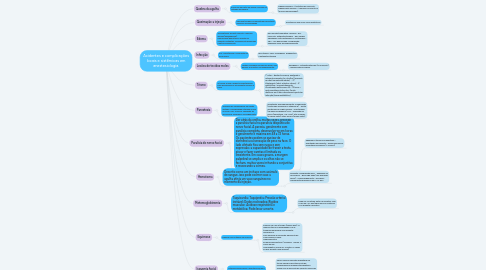
1. Metemoglobinemia
1.1. Taquicardia; Taquipnéia; Pressão arterial instável; Dedos rocheados; Rigidez muscular; Acidose respiratória e metabólica; Pode levar a morte.
1.1.1. Pode ser revertida, entre 15 minutos, com o uso de 1 a 2 mg/kg de Azul de Metileno a 1% durante 5 minutos
2. Isquemia facial
2.1. Intensa palidez facial e eventuais sinais e sintomas gerais de sobredose anestésica
2.1.1. Para o caso de solução depositada no tecido celular subcutâneo não há necessidade de medidas terapêuticas. Cessa com a absorção da solução, que pode ser apressada pela aplicação de calor. No caso de injeção intravascular, agir de acordo com a intensidade dos efeitos. Veja a parte de efeitos tóxicos
3. Equimose
3.1. Mancha roxa cutânea ou mucosa.
3.1.1. Resolve-se com o tempo (alguns dias). A mancha torna-se esverdeada; vai se tornando amarelada e finalmente, desaparece. Para apressar a resolução, aplicação de calor úmido ou seco. Medicamentos: Enzimas fibrinolíticas ( varidase; 1 comp. 4 vezes ao dia. Homeopatia: arnica d3: 10 gotas, 5 vezes ao dia, durante uma semana)
4. Paralisia do nervo facial
4.1. Dor atrás da orelha, muitas vezes, precede a paralisia facial na paralisia idiopática do nervo facial. A paresia, geralmente com paralisia completa, desenvolve-se em horas e geralmente é máxima em 48 a 72 horas. Os pacientes podem se queixar de dormência ou sensação de peso na face. O lado afetado fica sem rugas e sem expressão; a capacidade de franzir a testa, piscar e fazer caretas é limitada ou inexistente. Em casos graves, a margem palpebral se amplia e os olhos não se fecham, muitas vezes irritando a conjuntiva e ressecando a córnea.
4.1.1. aguardar o termino da anestesia - orientação do paciente - assim que passar a anestesia vai passar (1-2 horas)
5. Lesões de tecidos moles
5.1. Lesões ulceradas da mucosa bucal, que podem se infectar secundariamente.
5.1.1. analgésico - antibioticoterapia (se infecção) - lubrificação dos lábios
6. Edema
6.1. Traumatismo durante injeção, Infecção, Alergia (angioedema), Hemorragia/hematoma, Injeção de soluções irritantes, Complicação associada a outra complicação
6.1.1. por injeção traumática: nenhum - por infecção: antibioticoterapia - por alergia: adrenalina, anti-histamínico e corticoides – SBV - por hemorragia: compressão, analgesia, gelo, acompanhamento
7. Hematoma
7.1. Descrito como um inchaço com acúmulo de sangue, isso pode ocorrer caso a agulha atinja um vaso sanguíneo no momento da injeção.
7.1.1. imediato: compressão local - analgesia se necessário - gelo logo após (nas primeiras horas) - acompanhamento – Hirudoid - Geralmente desaparece em 7-14 dias
8. Infecção
8.1. Dor, Hipertermia e Formação de Abscessos
8.1.1. gera trismo: calor e analgesia; diagnostico e antibioticoterapia
9. Trismo
9.1. O trismo é uma condição caracterizada pela dificuldade no movimento de abrir a boca
9.1.1. 1° calor – bochecho morno, analgesia e relaxante muscular (ex. dorflex) (somente se não tiver extraído dente). - 2º fisioterapia ( abrir e fechar a boca) - 3º antibiótico + encaminhamento Geralmente melhora em 48 – 72 horas – após considerar infecções. Se não melhorar em 3 dias normalmente pode ter infecção (tomar antibiótico)
10. Parestesia
10.1. Ausência de sensibilidade na região afetada, Sensibilidade alterada ao frio ou calor, Dor, Coceira, Sensação de dormência, Fisgadas e Formigamento
10.1.1. orientação, acompanhamento e medicação (corticoide associado a vitamina B) - evitar anestesias na região lesada - laserterapia (de baixa frequência) LLLT - avaliação do neuro (parestesia + de 1 ano) Até 3 meses (é rápido volta) Até 6 meses (é mais lento)
11. Queimação a injeção
11.1. Necrose tecidual ou parestesia persistente deve ser acompanhado
11.1.1. Anestésico local com vasoconstritores
12. Quebra da agulha
12.1. Ausência de parte da agulha, quando da retirada da mesma.
12.1.1. Agulhas visíveis → tentativa de remoção. Agulhas não visíveis → remover ou mantê-la (ela fica encapsulada).
