1. Hipercolesterolemia familiar
1.1. Doença hereditária autossômica dominante
1.2. Prejudica o catabolismo do LDL-c
1.3. Eventos CV precoces
1.4. Qdo suspeitar?
1.4.1. CT => 310 mg/dL
1.4.2. LDL => 190 mg/dL em adultos
1.4.3. DAC precoce no paciente e na família
1.4.4. MSC na família
1.4.5. Depósitos de colesterol
1.5. Exame Físico
1.5.1. Arco corneano < 45 anos
1.5.2. Xantelasma
1.5.3. Xantoma Tendinoso
2. Tratar
2.1. MEV
2.1.1. Dieta
2.1.1.1. Não é o primordial
2.1.1.2. Excluir ác graxos trans
2.1.1.3. Substituir
2.1.1.3.1. Ác. graxos saturados
2.2. Resumo
2.2.1. Mais Diminui
2.2.1.1. LDL
2.2.1.1.1. ESTATINA
2.2.1.2. TG
2.2.1.2.1. Fibratos
2.2.2. Aumenta HDL
2.2.2.1. Niacina
2.3. Estatinas
2.3.1. Medicações de Primeira Escolha
2.3.1.1. REDUZEM MORTALIDADE
2.3.1.1.1. IAM
2.3.1.1.2. Necessidade de revasculatização
2.3.1.1.3. AVE
2.3.1.2. Prevenção
2.3.1.2.1. Primeira escolha
2.3.2. Ação
2.3.2.1. Reduz LDL
2.3.2.2. Reduzir TG
2.3.2.2.1. 40%
2.3.2.3. Aumentar HDL
2.3.3. Mecanismo de Ação
2.3.3.1. Inibidor da HMG-CoA redutase
2.3.4. Observações
2.3.4.1. Pac
2.3.4.1.1. Muito Alto Risco e Alto Risco
2.3.4.2. Pq tomar à noite?
2.3.4.2.1. Produção endógena de colesterol é maior no período noturno!
2.3.4.2.2. Todas?
2.3.4.3. Gestantes?
2.3.4.3.1. NÃO PODEM USAR
2.3.5. Interação medicamentosa
2.3.5.1. Aumentam a concentração
2.3.5.1.1. A
2.3.5.1.2. V
2.3.5.1.3. F
2.3.5.1.4. inibidores da protease
2.3.5.2. Reduzem a concentração
2.3.5.2.1. Barbitúricos
2.3.5.2.2. Carbamazepina
2.3.5.2.3. Fenitoína
2.3.5.2.4. Rifampicina
2.3.6. Efeitos Colaterais
2.3.6.1. Queixas Musculares são as mais comuns!
2.3.6.1.1. Clínica
2.3.6.1.2. Início do tratamento
2.3.6.2. Fatores de Risco
2.3.6.2.1. Idade > 80 anos - IMC reduzido
2.3.6.2.2. HAS - DM - DRC - Disfunção hepática
2.3.6.3. Suspender?
2.3.6.3.1. Reduz a dose
2.3.6.3.2. Trocar a família da estatina
2.3.7. Qual estatina escolher?
2.3.7.1. RISCO MUITO ALTO E ALTO
2.3.7.1.1. Rosuvastatina 20 - 40 mg
2.3.7.1.2. Atorvastatina 40 - 80 mg
2.3.7.1.3. Sinvastatina 40 mg + Ezetimiba 10 mg
2.3.7.2. Risco Intermediário
2.3.7.2.1. Sinvastatina 20 - 40 mg
2.3.7.2.2. Atorvastatina 10 - 20 mg
2.3.7.2.3. Rosuvastatina 5 - 10 mg
2.4. Outras Medicações
2.4.1. Ezetimiba
2.4.1.1. Inibe a absorção de colesterol na borda em escova do intestino delgado
2.4.1.1.1. Inibi a proteína da borda em escova NPC1L1
2.4.1.2. ÓTIMA OPÇÃO
2.4.1.2.1. Alto / Muito alto
2.4.1.2.2. Reduzem eventos em pac pós-SCA
2.4.1.3. Não interfere na absoverção
2.4.1.3.1. Triglicerídeos
2.4.1.3.2. Vitaminas lipossolúveis
2.4.2. Fibratos
2.4.2.1. Ação
2.4.2.1.1. Aumenta HDL-c
2.4.2.1.2. Reduz triglicérides
2.4.2.2. Não reduz eventos CV
2.4.2.3. SE
2.4.2.3.1. Pac c/ triglicérides > 500 mg/dL (Hipertrigliceredemia)
2.4.2.3.2. Opção
2.4.2.4. CUIDADO
2.4.2.4.1. Genfibrozil
2.4.3. Inibidores da PCSK9
2.4.3.1. Nova
2.4.3.2. Subcutâneo
2.4.3.3. Ação
2.4.3.3.1. Destroi a protease que degrada os LDLR
2.4.3.3.2. Reduz 60% do LDL
2.4.3.4. Reduz eventos CV
2.4.3.5. Indicação
2.4.3.5.1. Risco CV elevado
2.4.3.5.2. Estatina em dose máxima
2.4.3.6. Problema
2.4.3.6.1. CARA
2.4.4. Resinas de troca
2.4.4.1. Colestiramida
2.4.4.2. Ação
2.4.4.2.1. Redução da reabsorção de sais biliares
2.4.4.3. Ação
2.4.4.3.1. Reduz LDL 5 - 30%
2.4.4.3.2. Pode elevar os triglicérides
2.4.4.4. Pode usar na gestação e lactação
2.4.5. Ác nicotínico
2.4.5.1. Pode reduzir o LDL e triglicerídes
2.4.5.2. Pode aumentar os HDL
2.4.5.3. Não reduz eventos
2.4.5.4. Rubor e prurido
2.4.6. Ômega 3
2.4.6.1. ALTAS DOSES
2.4.6.1.1. Hipertrigliceridemia grave
2.4.6.1.2. 4 a 10 g/dia + outros hipolipemiante
2.4.6.2. Reduz eventos?
2.4.6.2.1. REDUCE-IT
2.5. O q reduz TG?
2.5.1. Exercícios físicos
2.5.2. Interromper uso de álcool
3. Precisa de jejum?
3.1. No geral não
3.2. SE triglicérides > 440 mg/dl
3.2.1. Recoletar em Jejum
4. Formulas
4.1. Friedewald
4.1.1. LDL = CT - HDL - TG/5
4.2. SE Triglicérides > 400
4.2.1. Colesterol Não HDL = CT - HDL
5. Objetivo
5.1. Reduzir eventos cardiovasculares
6. Rastreamento
6.1. Homens
6.1.1. > 35 anos
6.1.1.1. Todos
6.1.2. 20 a 35 anos
6.1.2.1. Grupo de alto risco p/ Doença Coronariana
6.2. Mulheres
6.2.1. > 45
6.2.1.1. Grupo de alto risco p/ doença coronariana
6.2.2. 20 a 45 anos
6.2.2.1. Grupo de alto risco p/ doença coronariana
7. Introdução
7.1. Dislipidemia é FR p/ DCV
7.2. LDL
7.2.1. associado
7.2.1.1. IAM
7.2.1.2. AVE
7.2.1.3. Morte CV
7.3. Qto :arrow_down: LDL
7.3.1. chance de DAC
8. Lipoproteínas
8.1. Consistem
8.1.1. Lipídio + Proteína
8.2. Função
8.2.1. Transportar o colesterol no corpo
8.2.1.1. Suas funções
8.2.1.1.1. Membrana celular
8.2.1.1.2. Hormonio
8.2.1.2. Problemas
8.2.1.2.1. Artérias
8.3. Tipos
8.3.1. LDL-c
8.3.1.1. Aterogênico
8.3.2. HDL-c
8.3.2.1. Incidência de eventos é inversamente proporcional aos seus níveis.
8.3.2.1.1. Pode "neutralizar" aterogênese
8.3.3. Outros
8.3.3.1. Lipoproteína (a)
8.3.3.1.1. Parece com LDL
8.3.3.1.2. apoB + Glicoproteína
8.3.3.1.3. apoB está associada à aterosclerose
8.3.3.1.4. qdo dosar?
8.3.3.2. PCR-us
8.3.3.2.1. **Marcador** de risco
8.3.3.2.2. Não pedir de rotina
8.3.3.2.3. Qdo pedir?
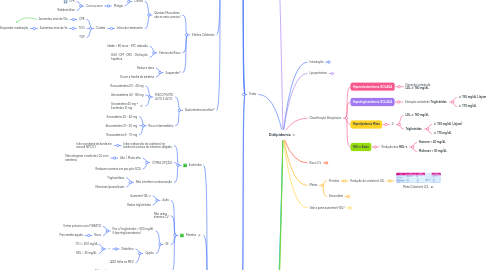
9. Classificação Bioquímica
9.1. Hipercolesterolemia ISOLADA
9.1.1. Elevação isolada de **LDL ≥ 160 mg/dL**
9.2. Hipertrigliceridemia ISOLADA
9.2.1. Elevação isolada de **Triglicérides**
9.2.1.1. ≥ 150 mg/dL (Jejum)
9.2.1.2. ≥ 170 mg/dL
9.3. Hiperlipidemia Mista
9.3.1. E
9.3.1.1. **LDL ≥ 160 mg/dL**
9.3.1.2. **Triglicérides**
9.3.1.2.1. ≥ 150 mg/dL (Jejum)
9.3.1.2.2. ≥ 170 mg/dL
9.4. HDL-c Baixo
9.4.1. Redução dos **HDL-c**
9.4.1.1. Homens < 40 mg/dL
9.4.1.2. Mulheres < 50 mg/dL
10. Risco CV
10.1. Muito Alto Risco
10.1.1. Aterosclerose Significativa
10.1.1.1. Obstrução ≥ 50%
10.1.1.1.1. Coronária
10.1.1.1.2. Cerebrovascular
10.1.1.1.3. Vascular Periférica
10.1.2. Com ou sem Eventos Clínicos
10.1.2.1. IAM
10.1.2.2. AVCI
10.2. Alto risco
10.2.1. Pac em prevenção primária
10.2.1.1. Quero evitar evento
10.2.2. Escore de Risco Global
10.2.2.1. > 20% homens
10.2.2.2. > 10% Mulheres
10.2.3. Condições Agravantes
10.2.3.1. LDL-c ≥ 190 mg/dL
10.2.3.2. DRC - Clcr < 60 mL/min
10.2.3.3. Aneurisma de aorta abdominal
10.2.4. Aterosclerose Subclínica
10.2.4.1. Placas Ateroscleróticas na angioTC coronárias
10.2.4.2. USG de carótidas com presença de placa
10.2.4.3. Escore de cálcio > 100 U Agatston
10.2.4.4. Índice Tornozelo Braquial < 0,9
10.2.5. Diabéticos?
10.2.5.1. AO menos Intermediário
10.2.5.2. Estratificadores de risco
10.2.5.2.1. TFG < 60 mL/min
10.2.5.2.2. Presença de albuminúria > 30 mg/g e/ou Retinopatia
10.2.5.2.3. Tabagismo / HAS / SM
10.2.5.2.4. HF de DCV prematura
10.2.5.2.5. Diagn do DM > 10 anos
10.2.5.2.6. Homens: Idade ≥ 48 anos
10.2.5.2.7. Mulheres: Idade ≥ 54 anos
10.2.5.3. Doença Aterosclerótica Subclínica
10.2.5.3.1. Placas Ateroscleróticas na angioTC coronárias
10.2.5.3.2. USG de carótidas com presença de placa > 1,5 mm
10.2.5.3.3. Escore de cálcio coronário > 100 U Agatston
10.2.5.3.4. Índice Tornozelo Braquial < 0,9
10.2.5.3.5. LDL-c entre 70 e 189 mg/dL
10.3. Intermediário Risco
10.3.1. Escore de Risco Global
10.3.1.1. 5 a 20% homens
10.3.1.2. 5 a 10% Mulheres
10.3.2. Pac com DM, sem estratificadores de risco e doença arterial subclínica
10.4. Baixo Risco
10.4.1. Escore de Risco Global
10.4.1.1. < 5% Homens/Mulheres
11. Metas
11.1. Primária
11.1.1. Redução do colesterol LDL
11.1.1.1. Meta Colesterol LDL
11.2. Secundária
11.2.1. Redução do colesterol não HDL
