1. Consecuencias Patológicas de la Hipertensión
1.1. Corazon
1.1.1. Cardiopatías, hipertrofia ventricular izquierda, insuficiencia congestiva cardiaca (edema), arteriopatia coronaria ateroesclerotica, enfermedad microvascular y arritmias cardiacas.
1.2. Cerebro
1.2.1. Riesgo de apoplejía por hipertensión arterial, proviene de infartos y hemorragias encefálicas. El tratamiento de hipertensión disminuye los eventos cerebrovascular.
1.2.1.1. La deficiencia puede ser ocasionada por infarto por oclusion de un vasos o múltiples infartos lagunares por oclusión de vasos finos.
1.3. Riñon
1.3.1. Puede tener afectación o causar la hipertensión, nefropatia primaria es la causa más común de hipertensión, factor de riesgo de daño renal y nefropatia terminal.
1.3.1.1. Mecanismos de hipertensión renal:
1.3.1.1.1. Menor capacidad renal de excretar sodio
1.3.1.1.2. La excreción excesiva de renina en relación al estado volumétrico
1.3.1.1.3. Hiperactividad del sistema nervioso simpático
1.4. Arterias periféricas
1.4.1. Hipertensión prolongada provoca enfermedad aterosclerotica, vasculopatias aumenta enfermedad cerebrovascular, cardiopatías e insuficiencia renal.
2. Objetivos terapéuticos
2.1. Monitorear y controlar la presion arterial durante la sesión de tratamiento
2.2. Brindar educación y recomendaciones sobre cuidados PA prevenir y disminuir la HA
2.3. Tratar alteraciones funcionales, signos y síntomas relacionadas HA
2.4. Desarrollar planes de actividad física para mejorar las condiciones cardiovasculares del ususario
3. Diagnóstico de hipertension
3.1. Promedio de dos o mas lecturas de presion arterial durante dos o mas visitas extrahospitalarias. Aumenta en las mañanas, con mayor riesgo de infartos de miocardio y apoplejía
3.1.1. Valores
3.1.1.1. .
3.2. Prevención
3.3. Control
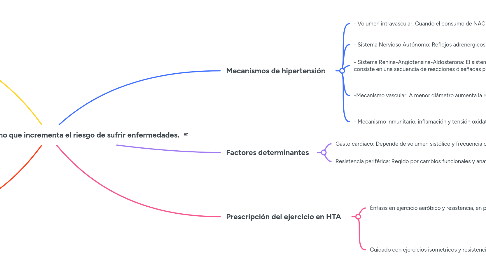
4. Mecanismos de hipertensión
4.1. - Volumen intravascular: Cuando el consumo de NACL rebasa la capacidad de los riñones para excretas sodio, expande el volumen intravascular y aumenta el gasto cardiaco, por lo tanto aumenta la presion arterial.
4.1.1. Natriuresis: Producto del aumento de consumo de NACL incrementa la excrecion de sodio por la orina y regula la presion arterial y conserva el equilibrio de Na. Disminuye Na en sangre y volumen de sangre por fuerzas osmoticas.
4.1.1.1. La hipertensión generada por NaCl Puede ser generada por una menor capacidad del riñón para excretar sodio por una nefropatia intrínseca o por la mayor producción de hormonas que retienen sodio.
4.2. - Sistema Nervioso Autónomo: Reflejos adrenergicos regulan la vasoconstricción de las arterias , por lo tanto contribuye a la modulación de presion arterial. Solo regulan la hipovolemia (poco volumen)
4.2.1. Receptores adrenergicos: 1 vasoconstricción y 2 inhiben músculo liso de arterias (vasodilatación)
4.2.1.1. Barorreceptores: En seno carótideo y cayado aórtico, estos receptores se ajustan a presiones arteriales altas de forma constante, regulando la PA al disminuir la estimulación simpática.
4.3. - Sistema Renina-Angiotensina-Aldosterona: El sistema renina-angiotensina-aldosterona consiste en una secuencia de reacciones diseñadas para ayudar a regular la presión arterial.
4.3.1. Estímulos primarios que liberan renina
4.3.1.1. 1.Menor transporte de NaCl en la RAG. 2. Disminución de la presion (barorreceptores). 3. Estimulación simpática de las células de renina en receptores B1
4.4. -Mecanismo vascular: A menor diámetro aumenta la resistencia, aumenta la PA. En personas hipertensas los cambios estructurales reducen el diámetro de las arterias (hipertrofia)
4.4.1. La rigidez vascular puede ser una respuesta o una causa a la hipertensión.
4.4.1.1. Ateroesclerosis: Acumulación de grasa en las paredes de las arterias. (Placa de ateroma)
4.4.1.2. Arterioesclerosis: Pérdida de flexibilidad y aumento en la rigidez de las arterias.
4.5. - Mecanismo inmunitario, inflamación y tensión oxidativa: Personas con hipertensión tiene concentraciones mas altas de autoanticuerpos circulantes
5. Factores determinantes
5.1. Gasto cardiaco: Depende de volumen sistólico y frecuencia cardiaca
5.1.1. Cuando el consumo de NACL rebasa la capacidad de los riñones para excretas sodio, expande el volumen intravascular y aumenta el gato cardiaco.
5.2. Resistencia periférica: Regido por cambios funcionales y anatómicos de las arterias.
6. Prescripción del ejercicio en HTA
6.1. Énfasis en ejercicio aeróbico y resistencia, en pacientes graves iniciar ejercicios con estudio y control medico y asociados a cardiopatías en centros de control .
6.1.1. • Si en reposo la TA sistólica es ≥200 mmHg y la TA diastólica ≥ 110 mmHG, no se realizará ejercicio. • Durante el ejercicio lo prudente es mantener TA 220/105 mmHg. • Los B bloqueadores pueden reducir la capacidad para el ejercicio sub máximo y máximo, lo cual debe medirse de acuerdo a la percepción del ejercicio. • Medicamentos como los bloqueadores B, antagonistas del calcio y los vasodilatadores pueden producir reducciones repentinas de la TA después del ejercicio. • Evitar maniobra de Valsalva en el entrenamiento de resistencia.
