1. Es el soporte ventilatorio administrado al paciente por medio de un ventilador, que genera una presión intraotrópica positiva, sin necesidad de intubación endotraqueal.
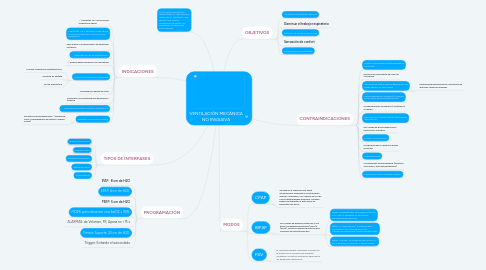
2. TIPOS DE INTERFASES
2.1. Orales y Pieza Bucal
2.2. Máscara Nasal
2.3. Máscaras Oronasales
2.4. Máscaras Facial
2.5. Casco Helmet
3. INDICACIONES
3.1. Pacientes con insuficiencia respiratoria aguda
3.2. Taquipnea- FR > 30/min y el uso de los músculos accesorios o la respiración paradójica..
3.3. Paso previo a la desconexión del ventilador mecánico
3.4. Pacientes con EPOC exacerbado.
3.5. Edema agudo pulmonar con Hipoxemia
3.6. Pacientes previamente intubados
3.6.1. Fracaso respiratorio postextubación.
3.6.2. Paciente en destete
3.6.3. Forma profiláctica.
3.7. Exacerbación aguda de asma
3.8. Pacientes con postoperatorio abdominal y torácica.
3.9. Neumonía asociada a evento cardiogenico
3.10. Pacientes con fibrosis quistica
3.10.1. Pacientes inmunodeprimidos ( neoplasias, SIDA o trasplantados de médula u órgano sólido)
4. PROGRAMACIÓN
4.1. IPAP: 8 cm de H2O
4.2. EPAP: 4 cm de H2O
4.3. PEEP: 5 cm de H2O
4.4. FIO2%: para alcanzar una SatO2 > 90%
4.5. ALARMAS: de Volumen, FR, Apena no >15 s
4.6. Presión Soporte: 20 cm de H2O
4.7. Trigger: Evitando el autociclado
5. MODOS
5.1. CPAP
5.1.1. Se basa en la reducción del shunt Intrapulmonar mediante el reclutamiento alveolar colapsadas, Con mejoría de la CRP y de la distensibilidad pulmonar. También puede contrarrestar la auto-PEEP en pacientes con EPOC.
5.2. BIPAP
5.2.1. Dos niveles de presión positiva en la vía aérea, modalidad espontanea (IPAP) y (EPAP), siendo la diferencia entre ambas la presión de soporte efectiva
5.2.1.1. Modo S (espontáneo): la unidad cicla entre IPAP y EPAP siguiendo la frecuencia respiratoria del paciente.
5.2.1.2. Modo ST (espontáneo / cronometrado): Ciclada por IPAP se programa una frecuencia respiratoria mínima de seguridad.
5.2.1.3. Modo T (timed): la unidad cicla entre IPAP y EPAP en base a la FR y el TI seleccionado.
5.3. PAV
5.3.1. El ventilador genera volúmenes y presión en la proporción al esfuerzo del paciente, facilitando un patrón ventilación adecuado a las demandas metabólicas.
6. CONTRAINDICACIONES
6.1. Situación de parada Cardiorespiratoria inminente.
6.2. Disminución importante del nivel de conciencia.
6.3. Presencia de Hemorragia digestiva alta de grado severo no controlada
6.3.1. Inestabilidad hemodinámica o presencia de arritmias cardíacas malignas.

